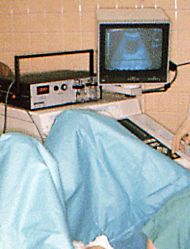
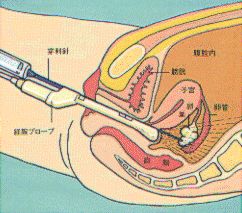
←エコーガイド下に経膣的採卵法を行う
|
体外受精
|
||
|
体外受精の
概要 |
体外受精 | |
| 体外授精を中心とした様々な先進技術は、一括して補助的生殖技術 (ART)と呼ばれており ます。 体外授精胚移植法(IVF-ET)が世界ではじめて成功して以来、 もうすぐ20年の歳月 が過ぎようとしております。 その間の技術進歩には目覚ましいものがあり、 不妊治療に は必要不可欠な治療法となっておりますが、 IVFの妊娠率には未だ大きな向上は見ており ません。 卵巣刺激、培養環境、授精技術などまだまだ課題が残されております。 しかし 不妊症患者にとっては福音になっていることはまちがいないといえます。 |
| 適 応 | |
|
絶対的な適応としては、顕微鏡下手術後あるいは手術困難例の両側卵管閉塞、高度の男性因子、抗精子抗体などですが、現在では比較的成功例の高 い治療法と考えられており、厳密な適応はなくなってきているのも事実です。機能性不妊症や精子の受精障害の時にも、受精能の有無を確認するためにも必要であると考えます |
| 排卵誘発 | |
|
外授精胚移植法(IVF-ET)では、数多くの卵を採取したほうが成功率が高 いため、 GnRHアゴニストを併用し、連日のhMG製剤の注射で卵巣刺激を行います。 同じように刺激しても、周期によって反応が異なり、時に卵胞 の発育をみない事もあります。 その場合排卵誘発の方法を変えることもあ ります。 また卵巣刺激後、卵巣の腫大が改善されない場合もあり、 次回の 治療を1周期休むか、クロミッドなどの内服薬あるいは自然排卵の採取が 望ましいと考えます。 一般的に自然排卵では1個、内服では2個、注射で は10個の卵胞発育が期待できます。 |
| 採 卵 | |
|
卵は、経腟超音波で卵巣を観察しながら卵巣を直接穿刺します。 麻酔は 静脈麻酔をいたします。採卵率は約70%くらいですが、 卵が未熟なとき は採卵が困難な時もあります。 |
|
|
 |
||
|
↑経膣的採卵法
|
|||
|
←エコーガイド下に経膣的採卵法を行う |
| 媒 精 | |
|
採卵後夫に採精していただき、濃縮洗浄後、培養液中に運動精子を浮遊 させます。 その精子浮遊培養液を卵の培養液に加えて、媒精します。媒精時間は、 約4時間の前培養を経過した夕方です。回収可能な運動精子数が 少ない場合には、 微小環境を作ったり、卵をおおう顆粒膜を除外したりな どの処置をおこないます。 それでも不十分なときは、顕微授精が必要となります。 |
| 培 養 | |
|
媒精された卵は、十分に管理された培養液のなかで培養します。 採卵翌日 に、受精の有無が確認されます。また採卵2日後に、 分割の有無が確認さ れます。 |
| 胚移植 | |
|
卵2日後に、分割の確認された卵を胚移植します。 移植数は卵の質、患 者の希望によりますが、原則として3個が一般的です。 胚移植数が多い程 妊娠率は高くなりますが、同時に多胎妊娠率も高くなります。 |
| 黄体ホルモンの補充 | |
|
排卵誘発剤を使用したときは、黄体ホルモンの補充が必要となります。 原 則としては連日の筋注ですが、内服薬約も可能です。また妊娠が成立した ときには、 10週位まで週に一度の筋注が必要となります。 |
| 副作用 | |
|
1、卵巣過剰刺激症候群
2、多胎妊娠
3、子宮外妊娠
4、流産、胎児奇形
|
| 妊娠率 | |
|
患者の年齢、適応により大きく異なりますが、全体では20~30%くらいです。 生産率 は15~20%くらいです。 |
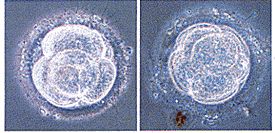
| 資料写真 卵子 | |
|
|
||
|
採卵12時間後 ~ 14時間後 ~ 28時間後
|
||
 |
||
|
採卵36時間後 ~ 42時間後
|
||
最近の不妊症の動向
卵管性不妊
婦人科における
腹腔鏡下手術
体外受精の概要
人工受精の概要
| Home > >婦人科医療情報 >> 不妊症について |